Introducción al procedimiento de fecundación in vitro (FIV)
Si siente curiosidad por la fecundación in vitro (FIV) o está considerando la posibilidad de aumentar la familia, es posible que se pregunte en qué consiste exactamente el proceso. La verdad es que la FIV es un proceso de varias fases, y los pasos exactos de lo que se requiere (o lo que se elige) pueden variar entre las personas.
El tratamiento puede variar en función de si se ha diagnosticado una determinada afección, como el síndrome de ovario poliquístico (SOP), o si los óvulos en cuestión proceden de una donante o de una mujer de edad materna avanzada.
En general, el proceso de FIV implica:
FIV: ¿qué es la Fecundación in Vitro?
Últimas técnicas de FIV: Fecundación In Vitro
- Tratamiento hormonal para hacer crecer el mayor número de folículos disponibles
- Recuperación de los óvulos
- Fecundación en el laboratorio
- Transferir el embrión o embriones resultantes al útero o congelarlos para su uso futuro.
Un ciclo (desde las inyecciones hormonales hasta la transferencia de embriones) puede durar entre 4 y 6 semanas. A continuación le explicaremos en profundidad la FIV y el proceso y las opciones que puede tener a su disposición.
Protocolos de estimulaciónEn cada ciclo menstrual, las mujeres tienen varios folículos, que son pequeños sacos llenos de líquido que contienen un óvulo inmaduro. En un ciclo menstrual natural, un folículo será seleccionado para convertirse en el folículo dominante. Éste responderá a la hormona foliculoestimulante (FSH) y a otras hormonas liberadas por el cerebro, haciendo que el folículo aumente de tamaño.
El óvulo dentro del folículo se desarrollará y madurará. Finalmente, se producirá el aumento de la hormona luteinizante (LH) y hará que el óvulo ovule desde el ovario.
Durante la FIV, se utilizan fármacos para estimular los ovarios de la mujer a fin de que produzcan múltiples folículos (cada uno de los cuales contiene un solo óvulo) con el objetivo de recuperar múltiples óvulos durante la extracción de óvulos.
Un mayor número de folículos durante la estimulación de la FIV suele traducirse en un mayor número de óvulos extraídos y, con suerte, en una mayor probabilidad de disponer de blastocistos de alta calidad para la transferencia de embriones.
Variación de los protocolos de estimulación
Existen diferentes formas de utilizar los medicamentos para estimular los ovarios durante un ciclo de FIV. Son los llamados protocolos de FIV. Si una mujer es poco receptiva, es decir, tiene una reserva ovárica inferior a la esperada para una mujer de su edad, puede seguir un protocolo de estimulación diferente al de una mujer con ovarios poliquísticos que tiene muchos folículos. (Puedes leer más sobre esto en Protocolos de estimulación de la FIV).
Existen varios protocolos de estimulación posibles. Puede ser necesario más de un ciclo de medicamentos para la fertilidad para desarrollar la respuesta adecuada en términos de número y tamaño de los folículos que se desarrollan. Incluso puede ser necesario cancelar un ciclo después de iniciar los medicamentos para la fertilidad y volver a empezar con un protocolo diferente.
Aunque puede ser un resultado decepcionante, recuerde que está empezando de nuevo con un mejor conocimiento de su cuerpo.
Relacionado:
- Lo que debe saber sobre el síndrome de hiperestimulación ovárica (SHO)
- Cómo afrontar las inyecciones de FIV cuando se tiene miedo a las agujas
- 16 consejos para preparar la FIV
Cómo desencadenar la liberación de óvulos maduros
Los fármacos para la fertilidad estimularán el crecimiento de los folículos, y su crecimiento se controlará mediante ecografías frecuentes y análisis de sangre para comprobar sus hormonas durante el proceso de estimulación.
Una vez que los folículos del ovario alcanzan el tamaño adecuado (por lo general, unos 10 días después de iniciar los fármacos para la fertilidad), se administra una inyección de la hormona sintética gonadotropina coriónica humana (hCG), denominada inyección desencadenante, para madurar los óvulos y liberarlos de la pared del folículo. (Los óvulos permanecerán dentro del folículo y no serán ovulados, donde permanecerán hasta la extracción de los óvulos). La maduración de los óvulos también puede realizarse con agonistas de la GnRH, conocidos como Lupron.
El momento de esta inyección es fundamental, ya que hay que dejar que los óvulos maduren lo máximo posible antes de extraerlos mediante el procedimiento de extracción de óvulos. La inyección suele administrarse entre 34 y 36 horas antes del procedimiento de extracción de óvulos.
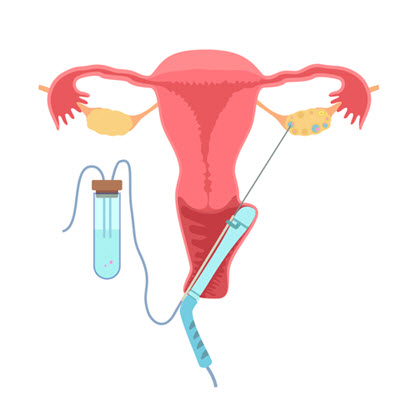
El procedimiento de extracción de óvulosUna vez que los folículos han alcanzado un tamaño determinado y los óvulos han madurado, es necesario extraerlos del cuerpo. Este proceso de extracción se denomina procedimiento de extracción de óvulos y lo lleva a cabo su médico de FIV y un equipo de enfermeras. (Lea más sobre la preparación para la extracción de óvulos).
La mayoría de las extracciones de óvulos se realizan con una ligera anestesia y duran aproximadamente 10-15 minutos. La mayoría de las mujeres se encuentran bien después de la extracción y dicen tener calambres leves o moderados, similares a los de la menstruación.
Una vez finalizado el procedimiento, es aconsejable descansar y no planificar la vuelta al trabajo u otras actividades.
El proceso de recuperación de óvulos suele incluir los siguientes pasos:
- El médico introduce una larga aguja hueca en el ovario a través de la pared de la vagina con la ayuda de una guía ecográfica.
- Cuando la aguja perfora un folículo, se aplica una succión y el contenido del folículo, incluido el óvulo microscópico, se drena y se transfiere al embriólogo.
- El embriólogo identifica y aísla los óvulos del líquido folicular.
Expectativas tras la extracción de óvulos
Después de la extracción de óvulos, es natural tener preguntas sobre el grado de éxito del procedimiento y lo que eso significa para sus probabilidades de lograr un embarazo. A continuación te ofrecemos algunos consejos que debes tener en cuenta para ayudarte a ajustar tus expectativas sobre la cantidad de información posterior a la extracción que puedes esperar.
- El número de folículos que se ve en la ecografía es sólo el número aproximado de óvulos que se puede esperar recuperar; a veces hay más, a veces hay menos.
- No todos los óvulos extraídos serán maduros, y los inmaduros no podrán ser fecundados y no serán utilizables. Además, no todos los óvulos maduros se fecundan y no todos los embriones fecundados se desarrollan normalmente. Por lo tanto, existe una tasa de desgaste natural con la FIV.
- El día de la extracción de óvulos, se dispone de poca información sobre la calidad de los mismos. Como mucho, podemos saber el número de óvulos y posiblemente cuántos están maduros. La mayoría de los óvulos parecen idénticos en esta fase. La diferencia en la calidad de los óvulos sólo se hace evidente en los días posteriores a la fecundación, cuando los óvulos fecundados han empezado a dividirse y a crecer hasta convertirse en embriones.
Una vez extraídos los óvulos, hay que fecundarlos. Para ello se necesita esperma fresco o congelado de la pareja o de un donante. Si la pareja masculina da una muestra de semen fresco el día del proceso de extracción de óvulos, es probable que se le pida que lo haga alrededor del momento del procedimiento de extracción de óvulos. Otra posibilidad es que la muestra se haya congelado previamente.
El laboratorio prepara los espermatozoides separándolos del líquido seminal en un proceso conocido como lavado de esperma.
Abstinencia antes de producir una muestra de semen
Por lo general, se recomienda que la pareja masculina se abstenga de eyacular durante dos o tres días antes de la extracción de óvulos. La mayoría de las clínicas tendrán una recomendación sobre el tiempo de abstinencia óptimo basada en la evaluación de una muestra de semen.
Los estudios han demostrado que la eyaculación frecuente puede mejorar la calidad de los espermatozoides (menos espermatozoides muertos y no móviles) y reducir la fragmentación del ADN, que puede contribuir a la mala calidad de los embriones.
Fertilización de óvulos: Inseminación o ICSIHay dos métodos posibles de fecundación que pueden producirse como parte de un procedimiento de FIV. Para fecundar los óvulos se realiza una inseminación natural o una inyección intracitoplasmática de espermatozoides (ICSI), generalmente el mismo día de la extracción de los óvulos.
- Inseminación naturalLa inseminación
consiste en colocar varios miles de espermatozoides alrededor de los óvulos y dejar que se fecunden de forma natural. Se dejan toda la noche y se examinan a la mañana siguiente para ver si hay signos de fecundación.
Inyección intracitoplasmática de espermatozoides (ICSI)
Si existe alguna duda sobre la capacidad de los espermatozoides para fecundar los óvulos, el embriólogo puede decidir realizar una inyección intracitoplasmática de espermatozoides (ICSI). Este procedimiento consiste en seleccionar un solo espermatozoide de apariencia normal con un microscopio de alta potencia e inyectarlo directamente en un óvulo. Se considera un método eficaz con tasas de fecundación del 60% al 80%.
Este procedimiento se utiliza en los casos en que la pareja masculina tiene:
- Bajo recuento de espermatozoides
- Baja movilidad de los espermatozoides (movimiento)
- Baja morfología espermática (forma)
- Esperma extraído quirúrgicamente
- Reversión de la vasectomía
O en casos de:
- Tasa de fecundación previamente baja
- Infertilidad inexplicable
Algunas clínicas realizan exclusivamente la ICSI a todas sus pacientes para evitar el raro caso de un fallo total de fecundación y, por tanto, que no haya embriones para transferir.
Según la Sociedad Americana de Medicina Reproductiva (ASRM), en los casos en que el factor de infertilidad masculino no es un problema, no hay datos que apoyen el uso rutinario de la ICSI.
Etapas del desarrollo embrionarioUna vez que se ha producido la fecundación, hay que esperar para determinar la cantidad y la calidad de los embriones en desarrollo. A continuación le ofrecemos un resumen de lo que puede esperar después de la extracción de óvulos. (Lea con más detalle: 6 días en el laboratorio de FIV)
Día 1: La fecundación de los óvulos recuperados
El día de la fecundación se cuenta como Día 1 del desarrollo embrionario. Este día, el embriólogo comprobará si alguno de los óvulos ha sido fecundado con éxito durante la noche. Por término medio, aproximadamente el 80% de los óvulos maduros fecundan con normalidad. Este día debe saber cuántos embriones tiene. Es probable que el personal del laboratorio o una de las enfermeras te llame para darte esta información.
La fecundación se manifiesta por la aparición de dos círculos en el interior del óvulo llamados pronúcleos. Un círculo contiene el material genético del espermatozoide y otro el del óvulo. Estos pronúcleos se fusionan en pocas horas. En esta fase del desarrollo, el embrión se denomina cigoto y es una sola célula.
A veces, más de un espermatozoide entra en el óvulo y hay tres o más pronúcleos en un solo óvulo. Estos se aíslan cuidadosamente de los demás óvulos fecundados porque no pueden implantarse y crecer normalmente.
La mayoría de los pacientes sienten curiosidad por la calidad de los embriones. En esta fase, los embriones tienen un aspecto similar y aún no es posible distinguir la calidad del embrión. Es probable que el embriólogo no tenga mucha información adicional que compartir, aparte del número de óvulos fecundados.
Días 2 y 3: Etapa de clivaje
En el día 2 de desarrollo, esperamos que los embriones se hayan subdividido en dos o cuatro células más pequeñas. Este proceso de división se denomina escisión.
En el día 3, los embriones deberían haberse dividido aún más hasta tener seis u ocho células.
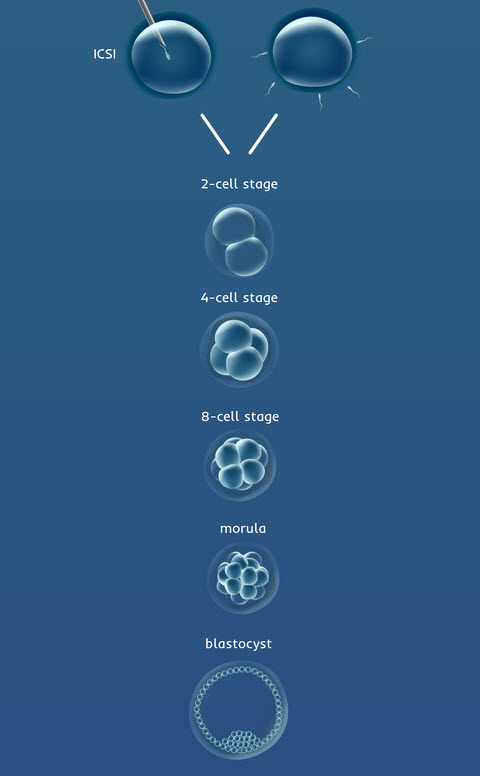
Día 4: Transición y etapa de mórula
Tras el estadio de ocho células, las células del embrión se fusionan para formar lo que se denomina mórula. Visto al microscopio, el embrión vuelve a parecer casi una sola célula porque las células se han fusionado. Para fusionarse, las células tienen que expresar las moléculas correctas en su superficie. Los embriones de buena calidad son los que tienen una mayor capacidad para someterse a este proceso de fusión.
¿Por qué han dejado de crecer mis embriones?
Entre el Día 3 y el Día 5 de desarrollo se producen muchos cambios importantes. Esta es la etapa en la que es más probable que un embrión deje de crecer o "detenga su desarrollo". Una de las razones es que después del Día 3, los cromosomas masculinos empiezan a contribuir al desarrollo del embrión. Antes de esta etapa, las divisiones celulares se alimentan únicamente de la energía del óvulo. Cualquier anomalía en el esperma puede ralentizar o detener el crecimiento de los embriones más allá del día 3.
- LEER: La otra mitad - ¿Qué pasa con los hombres y el aborto espontáneo?
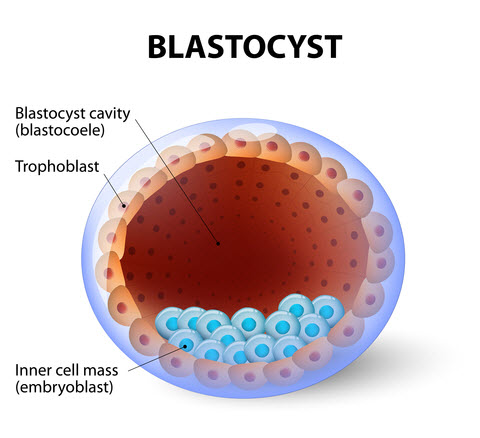
Días 5 y 6: Desarrollo del blastocisto
Después de la fase de mórula se encuentra la importantísima fase de blastocisto, en la que el embrión toma líquido para formar una cavidad, y las células comienzan a diferenciarse en dos tipos diferentes. Estos dos tipos de células se denominan:
- Trofectodermo (T) - Las células T son una capa única de células alrededor de la circunferencia del embrión que da lugar a la placenta y al saco embrionario.
- Masa celular interna (MCI) - La MCI es un grupo distinto de células que forman el bebé propiamente dicho.
La estructura general del blastocisto es importante, así como la presencia de estos dos tipos de células diferentes. Dado que el aspecto del embrión en esta fase es muy diferente al de fases anteriores del desarrollo, los blastocistos tienen su propio sistema de clasificación.
Eclosión del blastocisto
La zona pelúcida (cáscara protectora alrededor del huevo) tiene dos funciones importantes:
- Permite que sólo un espermatozoide entre en el óvulo durante la fecundación, manteniendo así la integridad genética del embrión (un espermatozoide y un óvulo se combinan para formar el número perfecto de cromosomas).
- Mantiene unidas todas las células en las primeras fases de clivaje (división celular) del desarrollo.
Para que un blastocisto se implante correctamente en el revestimiento uterino, debe "salir del cascarón". Por lo general, esto ocurre a finales del quinto o sexto día de desarrollo, cuando el embrión toma líquido en la cavidad y se hace demasiado grande para que la cubierta pueda soportar la tensión del embrión en crecimiento. El blastocisto pulsa, se contrae y se expande hasta que sale gradualmente de un agujero en la zona pelúcida.
El blastocisto eclosionado tiene ahora moléculas en su superficie que reconocen y se unen a moléculas de la superficie celular de las células uterinas para ayudar a la implantación del embrión en el útero. Los blastocistos normales se implantan alrededor del sexto día de desarrollo al entrar en contacto con las células del revestimiento uterino.
- 5 cosas que su embriólogo quiere que sepa sobre su procedimiento de FIV
- Lo que debe saber sobre su laboratorio de FIV
- Guía de 12 pasos para saber qué esperar (realmente) de la FIV
Incubación asistida
Si los caparazones de los embriones son más gruesos de lo habitual, puede resultar difícil que los blastocistos eclosionen de forma natural. En ese caso, las células embrionarias no pueden entrar en contacto con el revestimiento uterino ni adherirse a él. En consecuencia, la implantación fracasa.
La eclosión asistida es un procedimiento en el que se hace un agujero mecánica o químicamente en la cáscara del embrión antes de la transferencia de éste. Puede hacerse de varias maneras, pero lo más frecuente es utilizar un láser montado en un microscopio.
La eclosión asistida suele ser una práctica habitual en la mayoría de las clínicas y se utiliza en todos los casos de embriones congelados/descongelados y con pacientes que cumplen los siguientes criterios:
- Tienen un nivel elevado de hormona foliculoestimulante (FSH)
- Tener más de 38 años de edad
- Tienen embriones de baja calidad
- Tienen un caparazón grueso alrededor de los embriones
- Haber fracasado anteriormente en intentos de FIV
Varios estudios sugieren que la eclosión asistida puede aumentar las posibilidades de conseguir un embarazo en pacientes con un mal pronóstico o con ciclos de FIV fallidos anteriormente. Sin embargo, no hay pruebas suficientes de que aumente las tasas de nacimientos vivos.
La eclosión asistida no es un procedimiento adecuado para todo el mundo. Estos mismos estudios no han demostrado ningún beneficio de la eclosión de embriones cuando se comparan dos grupos similares (edad, diagnóstico) de pacientes en un estudio. La Sociedad Americana de Medicina Reproductiva no recomienda la eclosión asistida para todas las pacientes de FIV.
Clasificación de embriones y blastocistosLos embriones y blastocistos se clasifican para seleccionar los más prometedores para la transferencia. Hay que tener en cuenta que cada clínica tiene su propio sistema de clasificación, por lo que deberá preguntar qué sistema se utiliza en su clínica para entender completamente cómo se puede aplicar la clasificación a sus embriones. Más información sobre la clasificación de embriones y blastocitos.
Ten en cuenta que, aunque los embriones de baja calidad tienen menos posibilidades de implantarse que los de mayor calidad, es posible conseguir un embarazo a partir de embriones que no son ideales cuando se observan al microscopio.
Cribado genéticoUna opción para las parejas que se someten a una FIV es someter a todos los embriones a una prueba genética antes de la transferencia de embriones. Esto puede hacerse para reducir la tasa de abortos espontáneos transfiriendo sólo embriones genéticamente normales o para erradicar un trastorno genético de una familia; para más información, lea Introducción al cribado genético preimplantacional.
Transferencia de embrionesSe toman medicamentos para ayudar a preparar el revestimiento uterino para que sea receptivo al embrión. La transferencia de embriones se realiza cargando los embriones en un catéter (o tubo) muy fino e introduciéndolo en el útero a través del cuello uterino. El embrión se expulsa suavemente del catéter con una jeringa y se coloca en la parte superior de la cavidad uterina. Esto suele hacerse con la guía de la ecografía.
La transferencia de embriones debería ser indolora; la mayoría de las mujeres no necesitan anestesia. Sin embargo, es posible que se le ofrezca un relajante muscular, como el Valium, para minimizar las contracciones uterinas después del procedimiento.
- ¿Se me caerán los embriones?
- ¿Por qué se transfieren los embriones en diferentes momentos?
- Ventajas e inconvenientes de la transferencia en el día 5
- ¿Cuántos embriones debo transferir?
Después de la transferencia de embriones, debes recibir instrucciones antes de salir de la clínica. Estas instrucciones incluirán:
- Qué medicación tomar
- Cuándo será su prueba de embarazo
- Cualquier restricción en el estilo de vida, como hacer ejercicio o abstenerse de consumir alcohol o cafeína
Las clínicas varían en cuanto al alcance de las restricciones tras la transferencia. Como norma general, tómatelo con calma, al menos hasta que conozcas los resultados de la prueba de embarazo.
- 10 cosas que debe saber sobre el ejercicio durante la FIV
- ¿Puedo hacer ejercicio después de la transferencia de embriones?
Lo más probable es que reciba los resultados de la prueba de embarazo unas dos semanas después de la transferencia de embriones. Este periodo de tiempo suele denominarse "la espera de las dos semanas". (Consulte nuestros mejores consejos para sobrevivir a la espera de dos semanas después del tratamiento de infertilidad). El día de la prueba de embarazo, lo más probable es que le hagan un análisis de sangre (o potencialmente de orina) para detectar el nivel de gonadotropina coriónica humana (hCG).
Un nivel positivo indica que el embrión se ha implantado. Se realizará un nivel de hCG de seguimiento dos días después para ver si el embarazo progresa con normalidad; el nivel de hCG debe duplicarse aproximadamente cada 48 horas.
Por desgracia, no todos los embriones se desarrollan con normalidad y algunos embarazos acaban en aborto. Su endocrinólogo reproductivo hará un seguimiento de los niveles de hCG en sangre al principio del embarazo, seguido de una o dos ecografías entre las seis y las diez semanas de embarazo.
Sea cual sea el resultado de su tratamiento de fertilidad, es esencial que siga tomando toda la medicación prescrita y siga las instrucciones de su médico. En la clínica de FIV se hará un seguimiento de un embarazo normal hasta aproximadamente las 8 ó 10 semanas de gestación, momento en el que se le remitirá a un obstetra habitual para que le preste atención prenatal.
- ¿Qué opciones tiene para sus embriones restantes?
Primeros resultados de un ciclo de FIV
Los resultados de la FIV son individuales. Las circunstancias personales incluyen la edad materna, la calidad de los embriones y otras consideraciones fisiológicas. Todo ello influye considerablemente en el resultado de un ciclo de FIV. Entre los primeros resultados que pueden esperarse de un ciclo de FIV se encuentran los siguientes:
| Resultado | Descripción |
|---|---|
| Embarazada | Niveles normales de hCG que se duplican adecuadamente, seguidos de una ecografía a las 6-7 semanas que detecta un latido y un saco gestacional en crecimiento. |
| No embarazada | Un nivel negativo o indetectable de hCG. Se suspende toda la medicación y se acude a una cita de seguimiento para analizar el ciclo y formular un plan para el futuro. |
| Embarazo químico | Un embarazo químico o un aborto espontáneo se produce cuando un nivel inicial positivo de hCG va seguido de un aumento o descenso anormal de los niveles de hCG. La pérdida del embarazo se produce antes de que el saco gestacional sea detectable por ecografía. |
| Óvulo inutilizado | Un óvulo arruinado implica un nivel inicial positivo de hCG seguido de un aumento normal o anormal de los niveles de hCG. La ecografía revela un saco gestacional vacío y sin latidos. Las ecografías de seguimiento confirman que el embarazo no es viable. |
| Embarazo ectópico | Un embarazo ectópico se produce cuando el embrión crece fuera del útero, normalmente en la trompa de Falopio, pero posiblemente también en el cuello uterino, el ovario o la vejiga. Se trata de una situación potencialmente peligrosa y debe ser seguida cuidadosamente por el médico. El nivel de hCG puede empezar bajo y duplicarse lentamente, pero no siempre es así. Los embarazos ectópicos pueden detectarse mediante ecografía y tratarse con medicación o cirugía. Los embarazos ectópicos son embarazos no viables. |
Esperamos que la información que hemos proporcionado le ayude a comprender mejor lo que implica un ciclo de FIV. Como se ha explicado anteriormente, se trata de un proceso complejo que puede ser física, emocional y económicamente agotador.
Infórmese y consulte a los profesionales médicos para decidir qué es lo mejor para usted.