De los óvulos a los blastocitos: Comprender el desgaste de la FIV

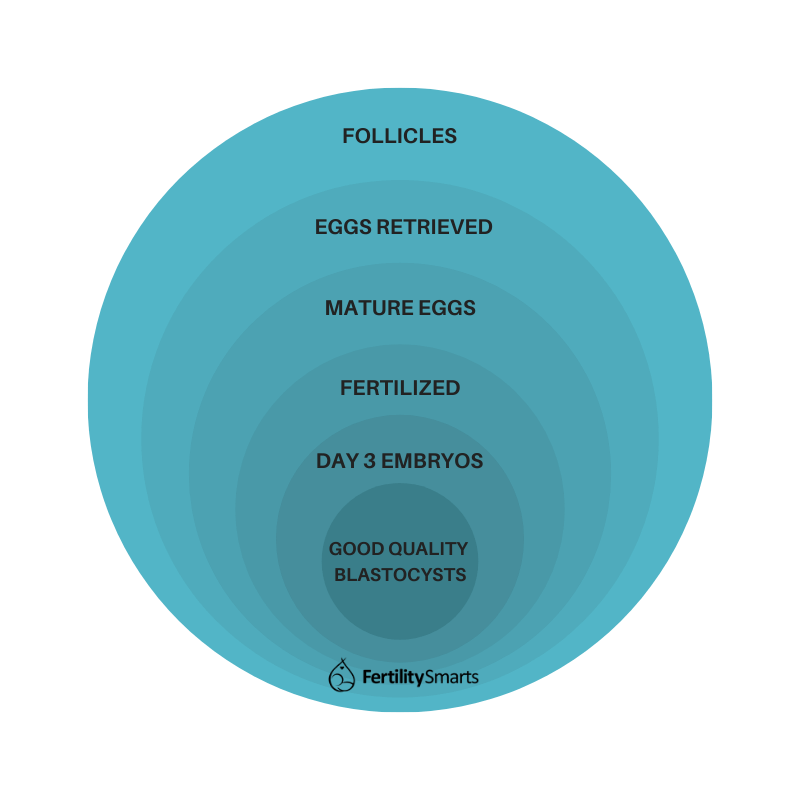
Sin duda, una de las mayores sorpresas de la fecundación in vitro (FIV) es la drástica disminución o pérdida de óvulos/embriones. Muchas personas asumen que si tienen 10 óvulos recogidos, son 10 embriones, lo que significa 1 transferencia en fresco y 9 en el congelador.
Por desgracia, eso puede estar lejos de ser cierto y hay múltiples pasos en el camino que los resultados pueden dar un giro inesperado. Este "juego de números" es lo que se conoce como desgaste de la FIV. No hay reglas establecidas para este juego, lo que significa que es imposible que un médico pueda predecir lo que puede ocurrir con un paciente. Además, los resultados pueden variar de una persona a otra.
Entonces, ¿cuáles son las expectativas realistas? Como embriólogo, puedo compartir lo que generalmente se sabe sobre el desgaste de la FIV.
Desgaste con recuperación de óvulosComprender el impacto de los daños en el ADN espermático sobre los riesgos de embarazo en la FIV
Las pruebas genéticas de mil embriones permiten comprender mejor el desarrollo humano y la FIV
En un ciclo de FIV, se utiliza medicación para hiperestimular los ovarios y desarrollar múltiples folículos que, con suerte, contienen óvulos. Se realiza una monitorización constante con ultrasonidos y debería hacerse una idea de cuántos óvulos se espera recoger en función del tamaño de sus folículos en la ecografía y de sus niveles de estrógeno. (Lea más sobre la preparación para la extracción de óvulos).
Directamente, es posible que no se recojan tantos huevos como se espera:
- Se estimulan algunos folículos que no tienen nada.
- A veces, cuando el médico entra y mira alrededor, algunos de los folículos simplemente no están allí.
- A veces, en la recogida de óvulos, cuando evalúo el líquido, veo grandes masas de cúmulos (las células de soporte que rodean al óvulo) que no contienen un óvulo en su interior. Aunque no haya un óvulo, puede ser un folículo en crecimiento y ser un óvulo esperado.
Por lo tanto, tenga en cuenta que el número de folículos que se ve en la ecografía no equivale necesariamente al número de óvulos que se recuperarán. El desgaste en el proceso de FIV se produce desde el principio.
Dicho esto, también he visto a una paciente devastada por acabar con un solo óvulo tener un bebé de ese único óvulo.
Ejemplo: Utilicemos un escenario hipotético en el que se recuperan 12 huevos.

Tras la recogida de los óvulos, aproximadamente entre 4 y 6 horas después, los óvulos se inseminan con los espermatozoides. Esto puede ocurrir con
- FIV: el esperma y los óvulos se colocan juntos en una placa de Petri.
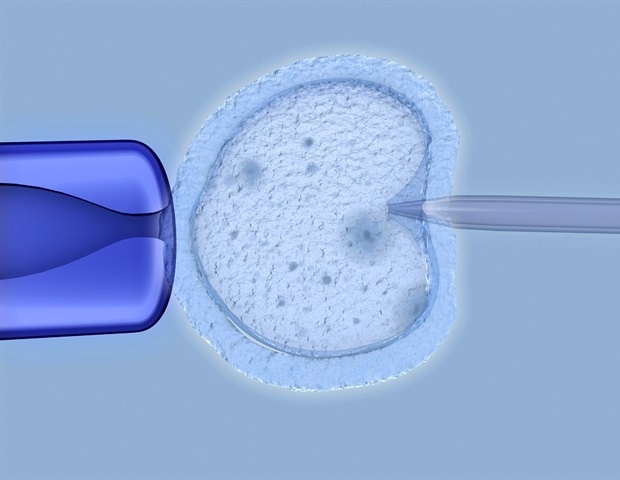
- Inyección intracitoplasmática de espermatozoides (ICSI), en la que se inyecta un solo espermatozoide directamente en un óvulo.
Su especialista decidirá cuál es la mejor opción para su situación.
Sólo óvulos maduros
No todos los óvulos que se extraen pueden ser fecundados. Los óvulos comienzan con 46 cromosomas y necesitan someterse a un proceso de desprendimiento de cromosomas adicionales para convertirse en un óvulo maduro. Para que la fecundación se produzca correctamente, un óvulo sano debe tener 23 cromosomas que puedan emparejarse con los 23 cromosomas de un espermatozoide.
Si se realiza la ICSI, sólo se pueden inyectar los óvulos maduros y es habitual que haya algunos óvulos que no lo estén. Así que, directamente, aquí hay una pérdida de números.
En general, se espera que alrededor del 80% de los óvulos estén maduros, pero al igual que con todos los pasos que voy a discutir, esto puede variar mucho entre los pacientes e incluso los ciclos posteriores de una persona.
Ejemplo: Supondremos que 10 de cada 12 huevos o el 80% están maduros.

Normalmente veo que muchas pacientes tienen todos los óvulos maduros, pero es muy común ver también algunos inmaduros. En muy raras ocasiones, ¡pueden ser todos inmaduros!
Si se hace una FIV, se inseminarán todos los óvulos (ya que los óvulos se quedan en su cúmulo esponjoso) y a la mañana siguiente se verá cuáles están fecundados. De nuevo, los inmaduros no fecundarán.
Tasas de fecundación
Con 12 óvulos recogidos, 10 pueden ser inyectados con ICSI, o sólo 10 podrán ser fecundados por los espermatozoides con FIV. De esos óvulos maduros que son capaces de fecundar, no se espera que todos fecunden. Aproximadamente el 70-80% es una buena tasa de fecundación, pero muchos laboratorios se conforman con menos que esto, ya que pueden tratar a pacientes de peor pronóstico de los que no se espera que lo hagan tan bien.
Por supuesto, veo que muchos pacientes consiguen una fecundación del 100%, pero es importante saber que ver que algunos no fecundan es completamente normal. También podemos ver algunos que fecundan de forma anormal y deben ser descartados.
También he visto a personas a las que sólo les fecundaron una pequeña parte de sus óvulos quedarse embarazadas con los pocos embriones que tenían.
Los resultados de la fecundación pueden ser un punto común de decepción entre los pacientes.
Ejemplo: Supongamos que 7 de cada 10 óvulos, es decir, el 70%, fecundan correctamente.

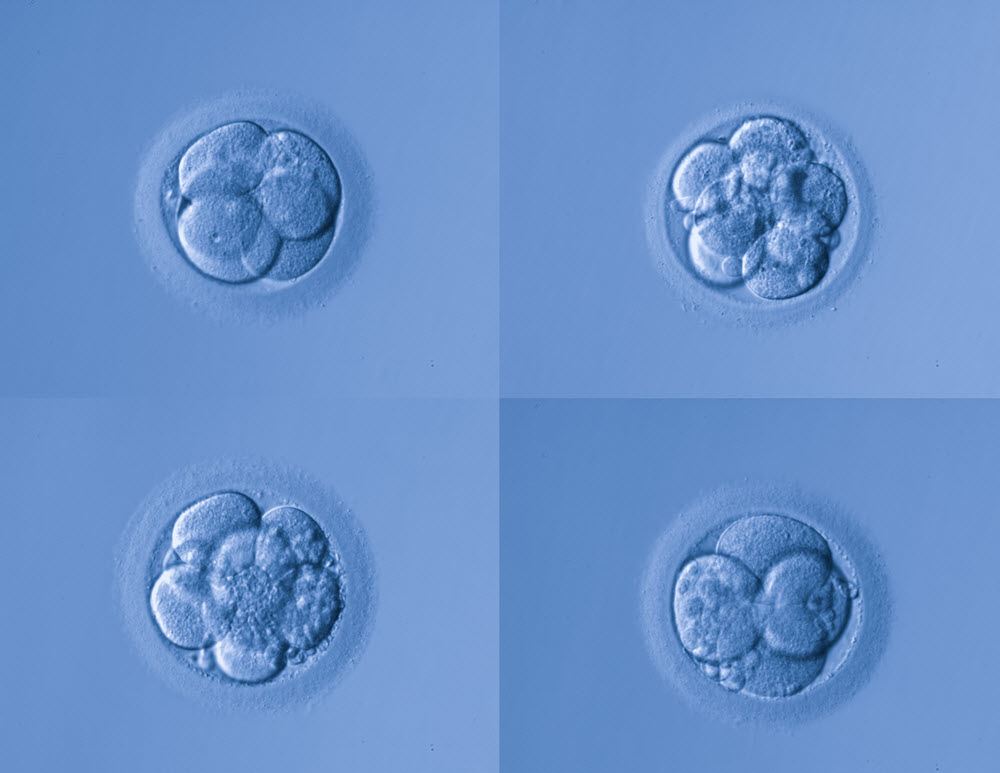
La mayoría de los óvulos fecundados, o embriones como ahora, se dividirán en un embrión de día 3; a medida que las células se dividen, la calidad puede empezar a deteriorarse, las células se fragmentan y pueden dividirse de forma desigual (lea más sobre la clasificación de los embriones). Por este motivo, no todos los embriones serán aptos para ser transferidos o congelados en el día 3 si su médico/clínica ha elegido el día 3 para usted.
Aunque esto puede ser decepcionante, sepa que este proceso nos permite elegir los mejores para su uso y permite que algunos embriones genéticamente anormales se desmarquen del lote. Estos embriones no habrían sido capaces de formar un embarazo sano.
Este proceso nos permite elegir los mejores para su uso y permite que algunos embriones genéticamente anormales se desmarquen del lote.
La caída del día 3
En la fase entre el día 3 y el día 5 del desarrollo embrionario suele producirse un gran descenso de los números. Esperamos que no todos los embriones sean capaces de formar un blastocisto, ya que el óvulo tiene todo lo necesario para impulsar el crecimiento hasta el día 3 y luego debe producirse la activación del genoma embrionario (AGE).
Esto significa que el desarrollo del embrión está bajo el control de los genes del óvulo materno hasta el día 3 y luego el control es asumido por los genes del cigoto, lo que muchos embriones no pueden hacer y comúnmente se debe a un problema cromosómico. Es una ventaja crecer hasta el día 5, ya que sólo los embriones competentes en cuanto a desarrollo son capaces de llegar al blastocisto.
Es una ventaja crecer hasta el día 5, ya que sólo los embriones competentes en cuanto a desarrollo son capaces de llegar a blastocisto.
Un embrión de día 3 es un pequeño manojo de 6-10 células y hay importantes cambios estructurales y de crecimiento que deben producirse para alcanzar la fase de blastocisto de 100-150 células, por lo que los embriones de menor calidad pueden detenerse o dejar de desarrollarse en esta fase.
También es posible que los embriones lleguen a ser blastocistos, pero que su calidad sea demasiado baja para justificar una transferencia o una congelación. Muchos pacientes no se dan cuenta de que esta es una posibilidad.
Tasas de éxito de los blastocistos
Es posible que veas escrito que entre el 30 y el 50% de los embriones de día 3 pueden alcanzar el blastocisto. Tenga en cuenta que esto va a diferir de una persona a otra y es muy difícil proporcionar estadísticas específicas sobre debido a las muchas variaciones y factores en juego de la edad del óvulo utilizado a la genética en cada célula sexual y cómo se combinan.
No es sólo el número sino la calidad lo que es importante también. He visto a pacientes con más de 12 óvulos y muy buena fertilización no tener nada adecuado para la transferencia o la congelación debido a la mala calidad.
Ejemplo: Utilizando la estimación general del 30-50%, esperaríamos que quedaran 2 o 3 blastocistos para una transferencia en fresco o congelada.

Aunque mucha de esta información puede ser estresante, sepa que se trata de una pauta básica. A muchos pacientes les va mucho mejor que esto, aunque también es cierto que a algunos no les irá tan bien.
Recibir resultados inesperados
Si te has encontrado con alguno de estos resultados inesperados, debes saber que esta situación la han vivido muchas personas antes que tú y que no estás sola. Tener un mal ciclo no significa necesariamente que vaya a obtener los mismos resultados de nuevo. Existen diferentes protocolos médicos u opciones de laboratorio (como la transferencia de embriones en días diferentes, fresco/congelado, FIV/ICSI) que pueden hacer que obtengas resultados diferentes en un ciclo posterior.
Tener un mal ciclo no significa necesariamente que se vuelvan a obtener los mismos resultados
Por mi experiencia, es habitual sorprenderse de cómo se desarrolla un ciclo de FIV, así que sepa que es normal ver un descenso continuo de los números y es lo que nos lleva, con suerte, a los pocos mejores embriones que le darán su bebé.